医療DX:2026年診療報酬改定が変える「医療DXの本番」とエージェンティックAIの臨床応用

2026年度診療報酬改定で医療DX加算が完全再編。「導入」から「実績活用」への評価軸転換が始まった。同時に、米国FDAが500超のAI医療機器を承認し、生成AIがヘルスケア領域で年間1,000億ドルの価値を生むと予測される今、日本の医療DXが直面する2つの転換点を整理します。
医療業界が「2025年問題」と呼ばれる構造的な危機に直面していることは、私もnoteで書きました(参照: 「借金のツケ回しで成り立つ医療提供体制…医療業界に迫る『2025年問題』とは」)。高齢化による財源圧迫、医師の働き方改革、少子化。外圧としての「医療提供体制の持続可能性」は深刻です。
そして2026年、医療業界はもう一つの転換点を迎えました。それが医療DXです。財政危機という外圧と、DXという内側の変革。両輪がそろって初めて、医療業界の未来が描けます。本稿は後者を扱います。
医療DXは2026年、二つの大きな転換点を迎えました。一つは制度の転換です。2026年6月の診療報酬改定で、医療DX加算が完全再編されました。「システムを導入したか」を評価する時代から、「実際にデータを活用しているか」を評価する時代へ移行します。もう一つは技術の転換です。米国FDAは2026年初めまでに500を超えるAI医療機器を承認し、生成AIはヘルスケア領域で年間1,000億ドルの価値を生むと予測されています(McKinsey, 2026)。エージェンティックAIは医療現場のパイロット実装段階に入りました。
「医療DX」という言葉は、もはや「電子カルテの導入」を意味しません。本稿では、2026年の医療DXを「制度」と「AI」の二つの軸から整理します。
2026年度診療報酬改定 ― 「導入」から「活用」へ
旧体系の医療DX推進体制整備加算には、構造的な問題がありました。「マイナ保険証読み取り機を設置している」だけで算定でき、実態としての活用は問われなかった。結果として、機器は設置されているがマイナ保険証の利用率は低いまま、という現象が全国で起きていました。
2026年6月から始まる新体系は、この構造を根本から変えます。「電子的診療情報連携体制整備加算」では、マイナ保険証利用率30%以上が必須要件になりました。電子処方箋・電子カルテ情報共有サービスの実運用が評価対象です。初診で最大15点、入院初日で最大160点と、評価点数も大幅に引き上げられました。
厚生労働省は2026年夏に医療DX関連組織を局長級に改組し、推進体制を強化する方針です(日経, 2026年2月)。これは医療業界全体への明確なメッセージです。「導入で終わりにしない」「データを活かさなければ加算されない」。診療報酬という最大のインセンティブが、医療DXの「本番」を強制し始めました。
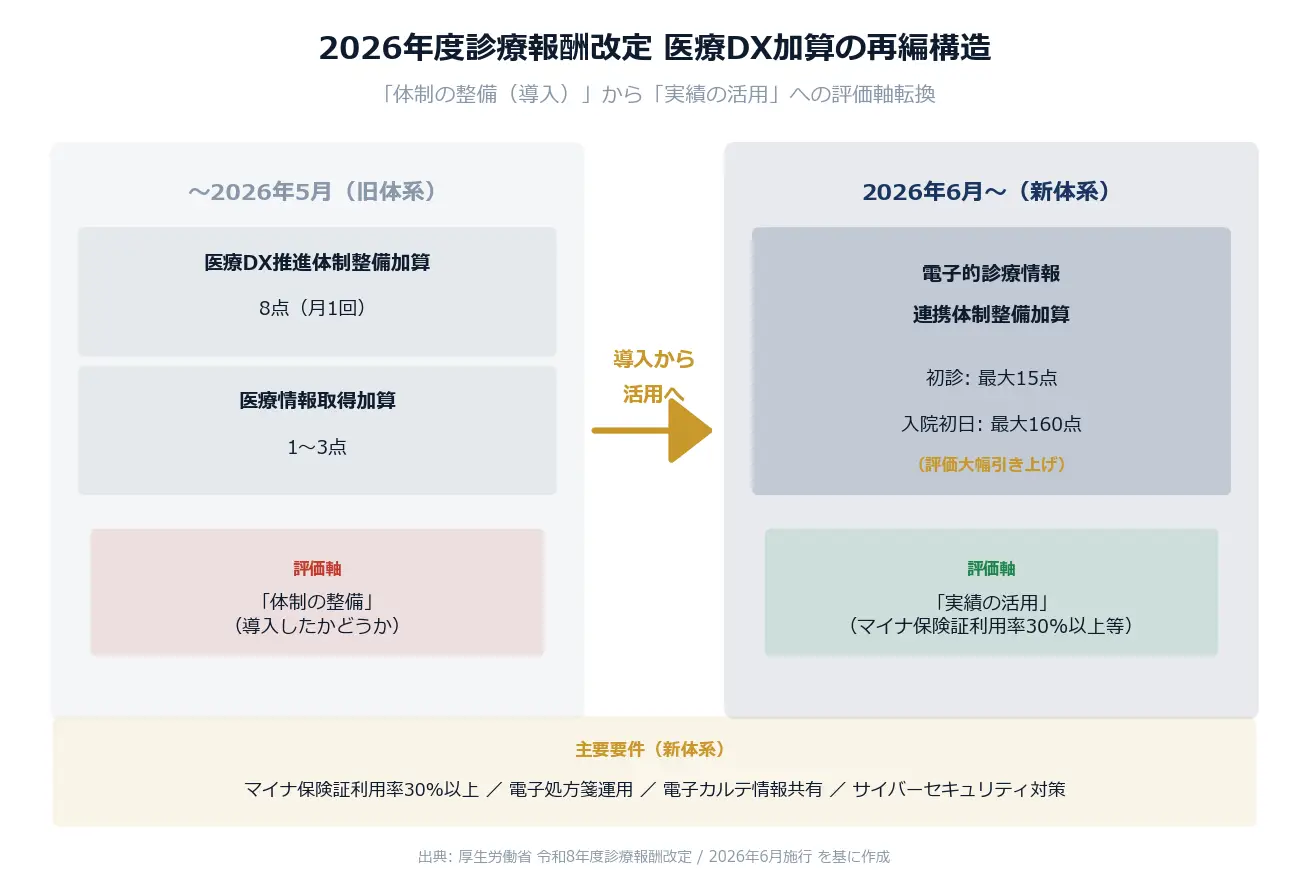 図解1: 2026年度診療報酬改定 医療DX加算の再編構造 ― 「体制の整備」から「実績の活用」への評価軸転換(出典: 厚生労働省 令和8年度診療報酬改定 / 2026年6月施行 を基に作成)
図解1: 2026年度診療報酬改定 医療DX加算の再編構造 ― 「体制の整備」から「実績の活用」への評価軸転換(出典: 厚生労働省 令和8年度診療報酬改定 / 2026年6月施行 を基に作成)
「医療DXは進まない」のは本当か ― 構造的な3つの壁
医療DXは「遅れている」とよく言われます。しかしコンサルティングの現場で見てきた限り、これは「業界が遅れている」というより、「医療の特性上、慎重にならざるを得ない」結果です。壁を3つに整理してみます。
壁1: 業務プロセスの非標準化
同じ診療科でも、病院ごとにオペレーションが違います。外来の動線、検査の順序、カルテの書き方、医師と看護師の役割分担。標準化されていないため、システムが業務に合わせる構造になっている。結果として、汎用パッケージでは対応できず、病院ごとのカスタマイズが必須になり、コストが膨らみます。
壁2: データのサイロ化
診療所の電子カルテと大病院の電子カルテがつながらない。患者の情報は患者と一緒に動かない。紹介状という紙が、いまだに病院間連携の主役です。電子カルテ情報共有サービスはこの壁を崩す試みですが、全国普及には時間がかかります。
壁3: 評価制度のミスマッチ
これが最大の壁です。電子化しても診療報酬が下がるなら、現場は動きません。オンライン診療の点数引き下げが象徴的でした。2026年改定は、このミスマッチを解消する第一歩です。「マイナ保険証利用率30%以上」という具体的な実績要件と、それに見合う点数引き上げ。現場が動く方向に、ようやく制度が向き始めました。
これらの壁は「医療業界が遅れている」のではなく、「安全性と正確性を犠牲にできない領域」だからです。誤った投薬は患者の命に関わる。誤った診断は治療の遅れに直結する。他業界のスピード感をそのまま持ち込めない事情を、経営者は理解しておく必要があります。
医療AIの3つのフェーズと日本の現在地
フェーズ1: 診断支援AI(既に普及)
FDAは2026年初めまでに500を超えるAI医療機器を承認しています。画像診断(CT・MRI・X線)、病理診断、眼底検査などで実用化が進み、SaMD(医療機器ソフトウェア)として保険適用される製品も増えています。日本でも画像診断支援AIは大病院を中心に普及段階に入っています。
フェーズ2: 生成AI(普及途上)
ambient clinical intelligence と呼ばれる領域が急成長しています。診察室の会話を音声認識し、生成AIが診療記録を自動作成する。医師の記録作成時間を大幅に削減できるため、米国では大手病院チェーンで本格導入が始まっています。日本でも日立や富士通が大阪の病院で実証を進めています。McKinseyは生成AIがヘルスケア領域で年間1,000億ドルの価値を生むと予測しています。
フェーズ3: エージェンティックAI(黎明期)
Microsoft × Health Management Academy の2026年2月調査によれば、米国の医療機関の43%がエージェンティックAIをパイロット中、ただし本番運用に到達しているのは3%にとどまります。診断・治療計画・処方提案を統合的に支援するエージェントは、技術的には可能になりつつありますが、「誰が責任を取るか」「どこまで自律させるか」というガバナンス設計が大きな課題です。
創薬の領域では既に革命が起きています。Insilico Medicineなどが生成AIで創薬を加速し、ターゲット同定から前臨床候補までを18ヶ月で実現しています。従来の4〜5年から劇的な短縮です。また臨床現場では「単一意思決定」から「共有推論システム」への転換が進んでいます。医師とAIが協働で診断候補をランキングする方式が、腫瘍学・救急トリアージで先行しています。
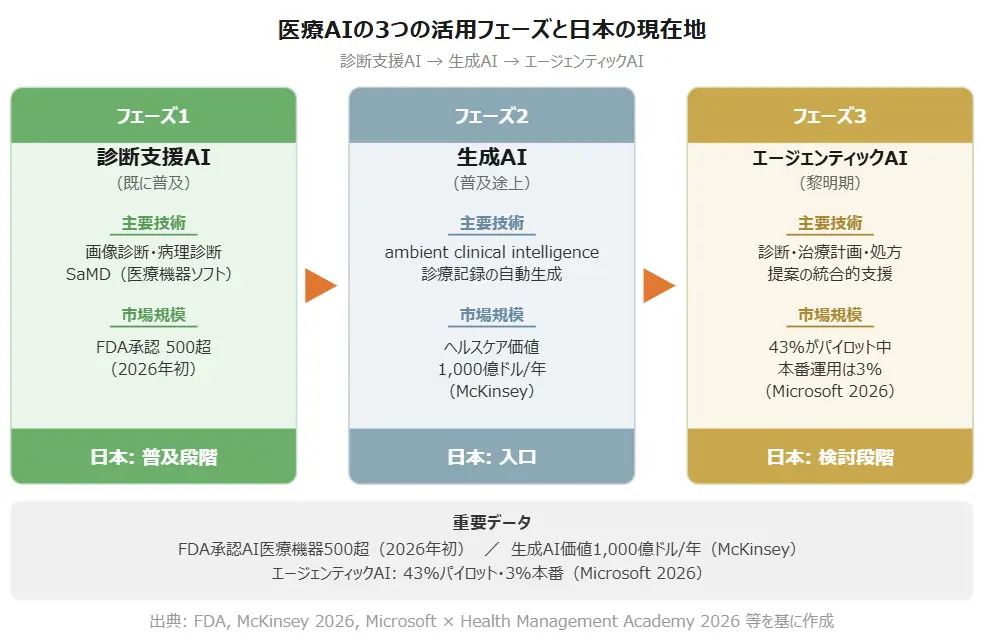 図解2: 医療AIの3つの活用フェーズ ― 診断支援AI・生成AI・エージェンティックAIの進化(出典: FDA, McKinsey 2026, Microsoft × Health Management Academy 2026 等を基に作成)
図解2: 医療AIの3つの活用フェーズ ― 診断支援AI・生成AI・エージェンティックAIの進化(出典: FDA, McKinsey 2026, Microsoft × Health Management Academy 2026 等を基に作成)
「職人集団のDX」という共通課題
私が医療業界の直接的なコンサルティング経験を持っているわけではありません。しかし、コンサルティングファームと事業会社で複数の業界のDX支援に携わってきた立場から見ると、医療DXが直面する本質的な課題は、他の「職人集団」を擁する業界と共通しています。
生命保険業界に所属していた時期、アクチュアリーや営業職員といった「職人集団」とDXをどう接続するかは常に最大の論点でした。彼らは長年の経験で培った独自の判断軸を持っています。「便利になります」だけでは動かない。「いま使っているフローを、最初から覚え直してください」が含意されている限り、DXは形骸化します。医師という職人集団に対しても、構造は全く同じはずです。外来診療・手術・カンファレンス・論文執筆と、そもそも時間が足りていない人たちに「新しいシステムを覚えてください」と言うのは、経営層が思っている以上に重い負担を強いています。
コンサルティングファーム時代から一貫して感じているのは、「職人集団のDX」では『便利だから使ってください』ではなく、『使わない方が手間が増えます』という設計が必要だということです。エージェンティックAIの導入も、まず「医師の手間を増やさない」「医師の判断を尊重する」ことが必須条件になります。技術の高度化ではなく、現場の納得感の設計が成否を分けます。
経営者が取るべきアクション
1. マイナ保険証利用率を可視化する
2026年6月以降、マイナ保険証利用率は直接的に収益に影響します。自院・自社の現状利用率をまず可視化し、30%という閾値までの距離を把握してください。患者への声かけ・案内を組織的に推進する仕組みづくりが急務です。受付スタッフのインセンティブ設計、案内ポスターの設置、再診患者へのDM送付など、地道な施策の積み上げが効きます。
2. 医療DX加算を「データ活用基盤への投資」と捉える
医療DX加算を点数として捉えるのではなく、データ活用基盤への投資として位置づけてください。電子カルテ情報共有サービスへの参加は、将来の生成AI・エージェンティックAI活用の前提条件です。いまの加算点数だけでROIを計算すると、投資判断を誤ります。5年後、10年後のAI活用の前提として「自院のデータがクリーンに溜まっているか」が問われる時代が来ます。
3. 医療AIは「医師の手間を減らす領域」から始める
医療AI導入は、いきなり診断支援AIではなく、ambient clinical intelligenceで診療記録作成を自動化する等、医師が「便利」と感じる領域から始めるのが定石です。診断支援AIは責任の所在が複雑で、医師の心理的抵抗も強い。一方、診療記録の自動生成は医師の労働時間を直接減らすため、ボトムアップで支持を得やすい。現場の信頼を獲得した後で、より高度なAI活用に進むのが現実的です。
まとめ
2026年は日本の医療DXにとって「本番元年」です。診療報酬という最大のインセンティブが、「導入」から「活用」へ転換しました。マイナ保険証利用率30%以上、電子処方箋運用、電子カルテ情報共有。これらの実績要件を満たさない医療機関は、今後収益面で確実に差をつけられます。
医療AIは診断支援→生成AI→エージェンティックAIの3フェーズで進化しています。日本はフェーズ2の入口にいます。FDA承認500超、生成AI価値1,000億ドル/年、エージェンティックAIパイロット43%。海外で起きている変化のスピードは、日本の現場感覚を超えています。
ただし医療DXの本質は技術ではありません。「医師という職人集団との協働設計」です。経営層は技術導入を急ぐ前に、現場の医師がAIをどう使いたいかをヒアリングするところから始めてみてください。医師の手間を減らす領域から始める。これが、日本の医療DXを「本番」に進めるための最も現実的な一歩です。
著者: Sam(柴山 治)
株式会社YOHACK 代表 | 経営コンサルタント | 著者・監修者
SIer → コンサルティングファーム → 事業会社 → ファーム執行役員 → 創業。
DXの「依頼する側」と「実行する側」の両方を経験した立場から、
経営者に伴走するコンサルティングを行っています。
ファンド投資先企業でCIO/CDOを歴任。
経営者向け月刊誌にてDX連載を監修。
母校の大学院で客員講師。
日米双方でMBA取得。
著書『日本型デジタル戦略』(クロスメディア・パブリッシング)等。
▼ YOHACK公式サイト
https://www.yohack.io
▼ DX推進でお悩みの方はお気軽にご相談ください
https://www.yohack.io/contact